運動器ケア しまだ病院
私たちは普段、歩いたり、走ったり、階段を上がったり下りたり、正座をしたり、あぐらをかいたり、何気なく膝を使っています。しかし、何らかの原因でこの膝関節に障害がおこると動きが悪くなったり、ぐらぐらしたり、痛みを伴ったりして日常生活も大変不便になります。特に痛みを伴う場合は精神的にも大変苦痛です。
この膝関節の障害には様々なものがあり、膝に部分的な障害がおこるものもありますが、変形性膝関節症(へんけいせいひざかんせつしょう)や慢性関節リウマチなどでは、膝関節全体の変化を来すものもあります。この様な膝関節全体の障害による痛みの治療に役立つのが人工膝関節(じんこうひざかんせつ)です。
膝関節の解剖
一口に膝関節と言っても実は二つの関節が隣り合って存在します。
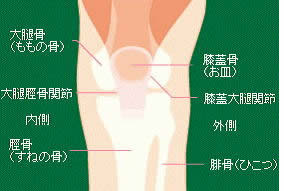
大腿脛骨関節(だいたいけいこつかんせつ)
太ももの骨である大腿骨とすねの骨である脛骨の間にあり、膝の屈伸運動の他に脛骨の回旋運動と呼ばれる膝をひねる運動もできるようになっています。また、この大腿脛骨関節(だいたいけいこつかんせつ)には半月板(はんげつばん)と呼ばれる特別な軟骨が入っていて、“関節のクッション”の役割をしています。
膝蓋大腿関節(しつがいだいたいかんせつ)
お皿と呼ばれる膝蓋骨(しつがいこつ)と大腿骨の間にあり、膝を伸ばす際に使う大腿四頭筋(だいたいしとうきん)と呼ばれる太ももの筋肉の力をスムーズに伝える滑車の様な役目をしています。 どちらの関節も裏面は柔らかく滑らかな軟骨で覆われ、滑らかな動きが可能になっています。しかし、この膝関節は大きな動きが許されている反面、骨の構造は極めて不安定にできており、筋肉や靭帯などがその安定性に大きな役割を演じています。走ったりジャンプしたりするときに膝がぐらぐらしないのはこの筋肉や靭帯などの動きによるものです。
さて、この膝関節も身体の他の部分と同様に年をとります。若いときには柔らかく滑らかだった軟骨もだんだんに硬くなり、表面も凸凹になってきます。この年のとり方は人によってずいぶんと違いますが、ひどいと軟骨がすりへって骨が関節内にむき出しになることもあり、さらにむき出しになった骨自体もどんどん削れてしまう場合もあります。この様な変化を変形性膝関節症(へんけいせいひざかんせつしょう)と呼びます。
はっきりとした原因がなく、この変形性膝関節症が進行することもありますが、以前に膝関節の外傷を受け、骨の変形や靭帯の緩み、半月板の損傷などが残っている場合や関節炎を繰り返しているような場合には通常よりも早く進行します。あまり進行していない場合や、変形が膝関節の一部にだけ認められる場合には薬や注射、または他の手術方法で良くなりますが、膝関節全体が著しく変形し、これが日常生活にも強い影響を及ぼす場合には人工膝関節の手術が必要になります。
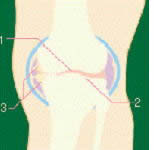
変形性膝関節症
1.特に関節の内側が狭くなってデコボコができる
2.軟骨の下の骨が硬くなる
3.骨のとげができる
4.0脚になることが多い
膝関節全体の変形が起こりやすいもう一つの病気は慢性関節リウマチです。慢性関節リウマチでは膝の潤滑油にあたる関節液を作っている滑膜が炎症を起こし、軟骨がだんだんと溶けてしまいます。慢性関節リウマチ自体は全身性の病気ですから、その治療は薬や注射などの全身的治療が重要ですが、壊れてしまった関節に対しては破壊がひどく、症状が強い場合には人工膝関節の手術が行われます。
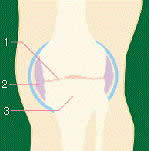
慢性関節リウマチ
1.全体的に関節が狭くなってデコボコができる
2.とげが見られることは少ない
3.骨が全体に弱くなる
●手術を行う患者さんのうち変形性膝関節症と慢性関節リウマチの患者さんが全体の90%以上を占めています。男性よりも女性に多く見られます。
◎人工膝関節の耐用年数は一般的には15~20年程度と言われています。
◎人工膝関節を一生もたせるためには、一般的には平均寿命から考え60~65歳以上の患者さんが対象になります。
いくらレントゲンでひどい変形があっても、痛みがあまりなく、日常生活に支障がなければ手術の必要はありません。人工膝関節の手術は“痛みをとる”ことが一番の目的です。また、逆に強い痛みがあっても関節全体の変形によるものでなく、炎症などによる一過性のもので薬や注射で良くなる場合もあります。
レントゲンなどで著しい変形を認め、しかもこの変形が日常生活での強い痛みの原因になっている場合に『人工膝関節の手術』が必要になります。
◎現在ではずいぶん少なくなりましたが合併症のことも知っておく必要があります。詳しくは担当医に相談すると良いでしょう。
人工膝関節の手術は大きな手術ですから、全身的にも大きな負担がかかります。もともと心臓、肺、腎臓など内臓の機能に異常がある場合は手術を行っても大丈夫かどうか手術前によく検討する必要があります。またこれらの内臓の機能が一見正常に見えても手術で全身的な負担がかかると異常が出てくることもあります。信頼できる専門医によく相談し、手術をするかどうか決めてください。
手術前の注意
手術前は特別に生活を変える必要はありません。今まで通りの治療を続けて結構です。
ただし、関節内の注射は手術間近になったら細菌感染などの危険を避けるため中止することがあります。また、手術を受ける部位やその周りに怪我をしたり、発疹が出たりすると手術ができないことがあります。この様な場合や全身的にも変化がある場合は担当医に相談してください。手術に備えて規則正しい生活をすることをお薦めします。
入院
入院すると担当医の問診と診察があり、X線検査などが行われます。また全身状態を調べるため、心電図や血液検査、胸部のレントゲン撮影なども行われます。もともと他の病気をお持ちの方や薬を飲んでいる方は担当医にお話しください。
特に慢性関節リウマチなどでステロイド剤を飲んでいる方や糖尿病で血糖の高い方は手術前や手術中に薬の量をコントロールする必要がありますので、必ず担当医にお話しください。また、人工関節の手術後はある程度の出血が予想されますので、あらかじめ自分の血液を採っておいて手術後にそれを輸血する方法(自己血輸血)をとることがありますが、もともと貧血があると血液が採れない場合もあります。これも担当医に相談してください。
手術
1.麻酔手術は普通全身麻酔で行います。
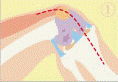
2.切開・・・・①
通常、膝の前面またはやや内側寄りを縦に切開します。
3.形を整える・・・②
関節の中の変化をよく観察した後、人工関節専用の器械を使って、大腿骨、脛骨の表面を人工関節の形に合わせて削り取ります。人工関節の形は骨の状態や周りの靭帯などの状況によって様々な種類があります。膝蓋骨は人工関節に取り替える場合と取り替えない場合があり、取り替える場合は専用の器械を使って膝蓋骨の表面も削り取ります。
4.トライアルをあわせる
入れる人工関節と同じ形をした“トライアル”と呼ばれる部品をあわせてみます。正しく骨が削れていることが確認できたら、いよいよ本物の人工関節を入れます。
5.人工関節を骨に固定する・・・③
スクリューなどの金属を用いる場合とセメントを用いる場合とがあります。人工関節がしっかり固定できたら、膝がちゃんと動くこと、ぐらぐらしないことを確認します。
6.手術終了
関節内をよく洗ってから傷を閉じます。
通常は手術の後の出血が関節の中に貯まらないように細いチューブを入れておきます。傷にガーゼを当てて包帯を巻いて手術は終了。麻酔がある程度覚めて、全身状態が落ち着いたら病室に帰ります。

手術室から病室に帰ると、担当医が状況に合わせて様々な処置をします。はじめは頻繁に血圧を測ったり、チューブから出てくる出血の量を測定したりしますが、全身状態がある程度落ち着いてきたら血圧測定の回数も減ってきます。場合によってはしばらく心電図をつけておくことがあります。手術直後にしばらく酸素マスクをすることもありますが、これは全身麻酔をしたためです。出血の量や血液検査の貧血の度合いをみながら輸血をするかどうか決めます。手術直後はどうしても痛みを伴うので、痛み止めの注射などを使います。痛みが強い場合には遠慮せず看護士に伝えてください。手術翌日になると痛みはだいぶ楽になります。それから先は普通だんだんに痛みがとれていきます。大きな手術を受けた後ですから熱が出ることもしばしばあり、時には39度前後の熱が出ることもあります。しかし、この熱も普通はだんだんと下がってきます。膝に入れていたチューブは2~3日、場合によってはもう少し後に出血の量を確認しながら抜きます。 1週間経つとずいぶん楽になりますよ。
いよいよリハビリテーションの開始です。リハビリテーションは主に筋肉の訓練、膝の関節を動かす訓練、歩く訓練に分けられますが、それぞれいつ始めるかはその人の膝の状態、全身状態などによって異なります。
担当医の指示に従ってください。
筋肉の訓練
膝に力を入れて伸ばす訓練、膝を伸ばしたまま下肢全体をあげる訓練などがあり、病棟内で行う場合と術後少し経ってから訓練室で行う場合があります。手術の後、痛いからといって筋肉の訓練をさぼっていると、あっという間に筋肉が弱くなり、いざ歩くというときに力が入りません。大切な訓練ですので一生懸命やりましょう。
膝の関節を動かす訓練
CPMと呼ばれる機械でやることが多いようです。器械に膝を乗せておくと自動的に膝の曲げ伸ばしをやってくれます。曲げる角度や速度を調節できるので、はじめは角度も小さくゆっくりやって、だんだんと角度や速さを増やしていきます。
CPM= Coutinuous Passive Motion
歩く訓練
術後膝の状態が良くなったら、訓練室で歩く練習をします。はじめは平行棒という棒につかまりながら練習し、だんだんに杖の練習に移ります。これが上手になると階段の練習です。ゆっくりと転ばないように練習しましょう。
さていよいよ退院です。ある程度訓練が進んでから退院になることもありますし、訓練の途中で退院し、後は通院しながら行うこともあります。担当医とよく相談してください。退院した後は必要なリハビリテーションを行いながら、だんだんに日常生活に慣らしていきます。その頃にはきっと多くの人が手術して良かったと思うでしょう。後は、定期的に担当医の診察を受け、膝の状態を確認してもらうことをお薦めします。人工膝関節は人工物ですから、痛みがとれたからといってあまり乱暴に使うと緩みが生じる場合があります。入れ歯にしたらお煎餅をかじってはいけないのと同じで大切に使ってください。
しまだ病院 整形外科医長 佐竹 信爾
関連リンク
関連施設